11週 エコー ダウン症 特徴 – 検出ポイントと見逃し確率
11週エコー ダウン症の特徴と検出ポイント
妊娠11週頃は、胎児の発達が大きく進む時期です。この頃のエコー(超音波)検査では、ダウン症(21トリソミー)の可能性を示唆する特徴が観察される場合があります。ただし、これらは確定診断ではなく、あくまでリスクの高低を判断する指標にすぎません。エコー検査のみでダウン症を断定することは現時点では不可能であり、必要に応じてNIPTや羊水検査など、より精度の高い検査へと移行することになります。
本記事では、妊娠11週のエコー検査でどのようなダウン症の特徴が現れる可能性があるのか、指摘されないケースがあるのか、告知はいつ行われるのか、そして検出の確率はどの程度なのかを整理します。
11週のエコーでダウン症の特徴は見える?
妊娠11〜13週頃のエコー検査では、胎児の身体的な特徴を詳しく観察できます。ダウン症を疑う兆候として複数の医学文献で報告されている主な所見は、次の4項目に集約されます。
エコー検査で注目すべきポイント
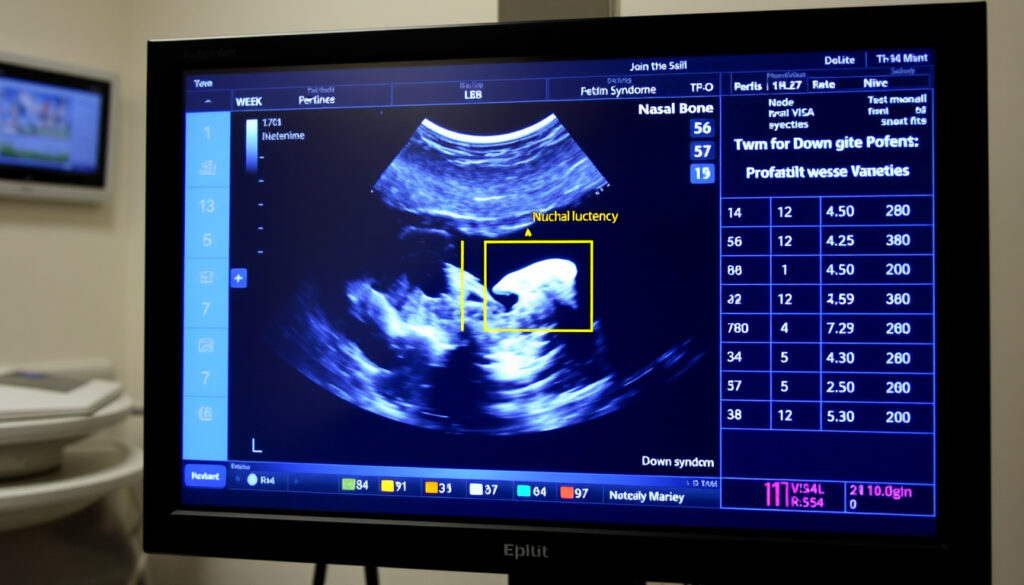
- 妊娠11週頃は、胎児の首のうしろの美しさ(NT肥厚)が測定可能な最初のタイミングにあたります
- 鼻骨低形成は、ダウン症胎児で約60〜70%に見られるとされる報告がありますが、他の正常胎児にも見られることがあります
- NT肥厚や鼻骨低形成は「ソフトマーカー」と呼ばれ、それだけではダウン症と確定できません
- 胎児の手足をばたつかせたり、動きすぎたりするケースは正常な胎児にもよく見られ、ダウン症特有の指標とはされていません
- 中期(16〜20週)には、心臓の奇形や高輝度腸管など、さらに多くの所見が追加で観察可能になります
- エコー所見だけでダウン症を「診断」することは現時点ではできないため、追加検査の検討が重要になります
エコー検査で観察される特徴は「リスク指標」にすぎません。ダウン症を最終的に確認するには、染色体検査(羊水検査やNIPT)が必要です。エコーだけで陰性でも可能性はゼロにならないことを理解っておく必要があります。
| 項目 | 内容 |
|---|---|
| 主な検出可能時期 | 妊娠11〜13週 |
| 主たる初期所見 | NT肥厚・鼻骨低形成・短肢・顔面の平坦さ |
| 中期以降に追加される所見 | 心奇形・高輝度腸管・大腿骨短縮 |
| 精度(単独エコー) | 約50〜70%(初期)・60〜80%(中期) |
| コンバインド検査の精度 | 約80〜90%(NT+血液検査) |
| 確定診断に必要な検査 | 羊水検査・NIPT |
ダウン症がエコーで指摘されないケースはある?
エコー検査だけですべてのダウン症を検出できるわけではありません。「ダウン症 エコー 指摘 されない」といった検索が多いように、実際には異常所見が見つからないまま出産に至るケースも少なからず存在します。
エコーでは見落とされやすい理由
妊娠11〜13週のエコー検査では、胎児の体がまだ小さいため、顔貌の詳細や四肢のプロポーションを十分に評価できない場合があります。また/NT肥厚のように数値化できる指標とは異なり、手足の短さ」や「顔つきの平坦さ」は検査者の主観や胎位の影響で判断が困難なことがあります。
複数のダウン症とエコーに関する医療情報によれば、ダウン症胎児でも約30〜50%は初期エコーで明らかな異常所見を呈さないとされています。ソフトマーカーは正常胎児にも出現するため、所見の有無だけで判断することには限界があるのです。
初期エコーでの検出率が約50〜70%とされるのは、複数の所見を組み合わせた場合の数値です。単一の指標で「正常」と判断せず、血液検査やNIPTを並行して検討することで、見逃しのリスクを下げることができます。
指摘に影響する因子
- 胎児の成長速度や個体差による基準値とのズレ
- 検査時の胎位(胎児の向きや姿勢)
- 装置の性能や解像度
- 検査を実施する医師の経験と専門性
- 双子など多胎妊娠の場合の判断難度上昇
エコーでダウン症を告知されるタイミングはいつ?
エコー検査で異常所見が発見された場合、医師から説明を受けるタイミングは検査の実施時点となることが一般的です。11〜13週の初期エコーでNT肥厚や鼻骨低形成が確認されれば、その場でリスクについての説明を受け、追加検査の提案を受ける流れになります。
告知の流れと告知義務の範囲
医師には、胎児に異常所見が認められた場合、その内容を説明することが求められています。ただし、これは「確定診断を強制的に告知する義務」ではなく、「リスク所見を適切に説明する義務」です。つまり、エコーでダウン症を示唆する特徴が見つかった場合、医師はその旨を説明し、NIPTや羊水検査などの追加検査を提案する責務があります。
相談事例として、11週でNTの腫れを指摘され、紹介状をもとに大学病院を受診した女性の記録が残っています。そこでは、血液検査と追加エコーの結果を受け、リスクの説明と次の検査方針についての話し合いが持たれています。
エコーでの所見は「ダウン症かもしれない」というリスクの伝達であり、確定診断ではありません。慌てずに追加検査の内容を理解し医生とよく相談りながら次のステップを決めていくことが大切です。
ダウン症のエコー検出確率はどのくらい?
エコー検査単独でのダウン症検出精度には一定の限界があります。どの程度の確率で検出できるadou understanding важно для expectation managementです。
検査方法別の検出精度
NT肥厚を含む初期エコー検査の検出率については、複数の医療機関および専門サイトの情報に基づけば、初期(11〜13週)のエコー単独では約50〜70%とされています。血液検査を組み合わせたコンバインド検査では、この数値が80〜90%程度に向上します。
中期(16〜20週)のエコーでは、心臓の構造や消化管の評価が可能になり、検出率が60〜80%程度まで上昇しますが、それでも100%ではありません。
| 検査方法 | 検出時期 | 検出精度の目安 |
|---|---|---|
| エコー単独(11〜13週) | 初期 | 約50〜70% |
| コンバインド検査(NT+血液) | 初期 | 約80〜90% |
| 中期胎児構造エコー | 16〜20週 | 約60〜80% |
| NIPT(非侵襲的出生前遺伝学的検査) | 10週以降 | 99%以上(21トリソミー) |
| 羊水検査(確定診断) | 15〜16週以降 | ほぼ100% |
妊娠週別 ダウン症エコー検出タイムライン
ダウン症を疑う所見がいつ頃確認できる可能性があるかを、妊娠の進行に沿って整理します。
- 妊娠11週頃:胎盤形成が完了し、NT肥厚の測定が初めて可能になる。首のうしろの美しさの評価がこの週から始まる
- 妊娠12〜13週頃:鼻骨低形成の確認が可能になる。CRL(頭殿長)が45〜84mm,正是鼻骨評価に最適な時期
- 妊娠13週以降:胎児の骨格系がさらに明確になり、短肢の有無をより正確に評価できるようになる
- 妊娠16〜20週(中期):胎児心臓の詳細な評価、高輝度腸管の有無、大腿骨の長さなど、多くのソフトマーカーが追加で確認可能
- 妊娠20週以降:出生前の確定診断に向けた羊水検査の採取時期。エコー誘導下で羊水を採取し染色体分析を実施
- 出生時〜出生後:外観上の特徴(目元の形態、耳の位置、手足の形態など)からダウン症が疑われ、染色体検査で確定診断が下される場合がある
妊娠中のエコー検査で明らかな異常が見つからなかった場合でも、出生後にダウン症と診断されるケースは実際にあります。妊娠中の検査は「可能性のスクリーニング」が目的であり、100%の発見を約束するものではないことを理解しておく必要があります。
エコー所見の確実性と限界
エコー検査がどの程度確実であり、どこが不確かなのかを整理することで、检查結果への過剰な不安や過小評価を避けることができます。
| 確立された事実 | 不確実な点・未確立な点 |
|---|---|
| NT肥厚3mm以上はダウン症リスクの上昇因子として複数文献で一致 | 手足ばたばたや動きすぎとダウン症の直接的な関連は、医学文献で確立されていない |
| 鼻骨低形成はダウン症胎児に高頻度で観察される | 各指標の重み付けや複合スコアの詳細な基準は施設により異なる |
| エコー単独では確定診断不可。侵襲検査が必要 | 初期エコー陰性だった場合の「除外確率」は個人間で大きく異なる |
| コンバインド検査で検出精度が向上する | 新生児期の目の形態など、出生後の特徴が妊娠中のエコーでどの程度予測できるか不明 |
| ダウン症新生児に特有の目元の特徴は存在するが、妊娠中からの予測は困難 | 妊娠中の過ごし方や対策がダウン症の発現に影響を与えるという証拠はない |
11週エコーの意義と背景
妊娠11週頃は、妊娠期における最初の重要な節目検査の一つです。この時期のエコーでは、単に胎児の発育状態を確認するだけでなく、染色体的異常のリスク指標を把握する目的もあります。
ダウン症は最も頻度の高い染色体異常の一つであり、21番染色体が三本存在する状態(21トリソミー)です。日本国内での発生頻度は娩出500〜800人に1人程度とされています。妊娠中期以降の羊水検査や、より早期に受けられるNIPTによって染色体異常のリスク評価が可能になっていますが、妊娠初期のエコー検査は「スクリーニング」として位置づけられ、異常の早期発見と родитель の意思決定への材料を提供しています。
参考にした情報源と資料
「NT肥厚や鼻骨低形成はソフトマーカーと呼ばれ、単独ではダウン症と確定できません。他の正常胎児にも出現するため、NIPTや侵襲検査での確認が推奨されます。」
― 専門医・医療機関の情報リソース
本記事の情報は、複数の医療機関および医学情報サイトの公開情報に基づいています。詳細については、各病院の産婦人科または遺伝カウンセリング专科にお問い合わせいただくことを推奨します。
まとめと次のステップ
妊娠11週のエコー検査では、NT肥厚、鼻骨低形成、手足の短さ、顔つきの平坦さなど、ダウン症を疑う特徴が観察される場合があります。ただし、これらはリスクの高低を示す指標であり、確定診断ではありません。検出精度には限界があり、エコーだけでは約30〜50%のケースが見落とされる可能性があることも念頭に置く必要があります。
エコー検査で異常所見が指摘された場合は無理に一人で抱え込まず、血液検査やNIPTなどの追加検査、そして遺伝カウンセリングの活用を検討してください。妊娠11週頃は、早期に情報収集と相談を行うことができる貴重なタイミングでもあります。
よくあるご質問
ダウン症新生児の特徴的な目はいつ頃わかりますか?
ダウン症新生児には目尻の上がりや眼の間隔が広いなどの特徴がありますが、これらは娩出後に外観から確認されるもので、妊娠中のエコーで予測することはできません。
NT肥厚が指摘されたら必ずダウン症ですか?
NT肥厚」はダウン症リスク上昇の指標の一つですが/NT値が,正常範囲でもダウン症でないわけではありません。確定には染色体検査が必要です。
ダウン症は後退するというのは本当ですか?
染色体異常は妊娠中存在が確定しており、「後退」「消失」という概念は医学的に成立しません。後期に進行する合併症の管理は可能です。
胎児 Alcohol 症候群とダウン症の違いは何ですか?
胎児アルコール症候群は妊娠中のアルコール摂取によって引き起こされ、ダウン症は染色体の数的異常です。原因是全く異なり、診断基準も別物です。
NIPTとエコー検査はどちら为先ですか?
妊娠10週以降であればNIPTを先に受けることも可能です。エコー検査と並行して進めることが一般的で、どちらか一方に限定する必要はありません。
エコー検査で動きすぎても大丈夫ですか?
胎児の活発な動きは正常な発達指標の一つです。動きすぎというだけでダウン症を疑う根拠はなく、心拍数や発育状態が問題なければ過度に心配する必要はありません。